El dolor en las articulaciones puede hacer la vida insoportable. Tras la visita al médico aparecerá en la ficha de consulta externa un registro de la artrosis o artritis diagnosticada.
Las personas alejadas de la medicina tienen poca idea de la diferencia entre artritis y artrosis y las consideran erróneamente la misma enfermedad.
En realidad, se trata de dos procesos patológicos completamente diferentes que pueden ocurrir al mismo tiempo.
artritis
La osteoartritis se refiere a procesos inflamatorios degenerativos y se desarrolla debido a cambios relacionados con la edad en la estructura del tejido cartilaginoso.
Afecta a las articulaciones móviles de los huesos grandes y, con menos frecuencia, a las articulaciones de los dedos.
Aspecto de una articulación con artrosis

La principal causa de cambios patológicos son los trastornos metabólicos en el cartílago. La violación del trofismo del cartílago conduce a una pérdida irreversible de proteoglicanos y pérdida de elasticidad del tejido.
Los cambios distróficos en el cartílago provocan cambios patológicos en la estructura de las superficies articulares de los huesos. Con el tiempo, el proceso de degeneración se extiende a los tejidos periarticulares.
Tipos de osteoartritis
Según su origen, se distingue entre artrosis primaria y secundaria.
La forma primaria afecta a articulaciones previamente sanas y es consecuencia de cambios relacionados con la edad y una actividad física inadecuada. El momento de aparición de los primeros síntomas de artrosis depende de la predisposición hereditaria, las características de la actividad profesional y el estilo de vida.
Tradicionalmente se ha considerado que las personas mayores de 45 años estaban en riesgo, pero ahora hay una tendencia constante hacia una incidencia más temprana. La enfermedad afecta principalmente a las mujeres, pero con la edad la dependencia del género desaparece gradualmente.
La artrosis secundaria se desarrolla en el contexto de una lesión previa o algunas enfermedades de diferente naturaleza, que incluyen:
- procesos autoinmunes;
- trastornos metabólicos;
- disfunción endocrina;
- patologías de la estructura de las articulaciones óseas;
- enfermedades genéticas;
- procesos inflamatorios.
La osteoartritis secundaria no está asociada con el proceso de envejecimiento y puede ocurrir a cualquier edad.
Hay tres etapas en el desarrollo de la enfermedad.
En la primera fase, se producen cambios en el líquido articular. La nutrición del cartílago se altera y disminuye su resistencia al estrés. Aparece rugosidad en la superficie del cartílago y se desarrolla inflamación acompañada de dolor.
A medida que la enfermedad avanza a la segunda etapa, el dolor se vuelve habitual y el curso de la inflamación que la acompaña se vuelve ondulatorio. El cartílago comienza a deteriorarse y se forman crecimientos óseos compensatorios en los bordes de la zona de la articulación. Los músculos periarticulares están involucrados en procesos patológicos.
La tercera etapa se caracteriza por un agotamiento severo del cartílago articular con áreas de destrucción completa del tejido. Los procesos degenerativos conducen a cambios anatómicos irreversibles, incluidos cambios en el eje de las extremidades. La función del sistema de ligamentos se altera, aparece una movilidad anormal en la articulación afectada en un contexto de movilidad natural limitada.
Según la ubicación de la lesión, se distinguen los siguientes:
- gonartrosis,
- coxartrosis,
- espondiloartrosis,
- artrosis de las articulaciones interfalángicas de las manos.
Otras localizaciones de la patología son relativamente raras.
Gonartrosis, artrosis de la articulación de la rodilla.
Los factores de riesgo para el desarrollo de esta enfermedad incluyen la predisposición hereditaria, el uso excesivo o las lesiones de rodilla por características laborales.
Según las estadísticas, las lesiones artríticas de las articulaciones de la rodilla se diagnostican con mayor frecuencia en las mujeres.
En las primeras etapas de desarrollo, la enfermedad se manifiesta como malestar en la articulación afectada y dolor intenso. Dependiendo de las causas de la lesión, se distinguen diferentes formas de gonartrosis.
Algunos de ellos se caracterizan por una falta de progresión a largo plazo; La condición del paciente permanece estable durante décadas. Sin embargo, también existen aquellos que se desarrollan rápidamente y provocan una pérdida de movilidad del miembro afectado.
Coxatrosis, artrosis de la articulación de la cadera.
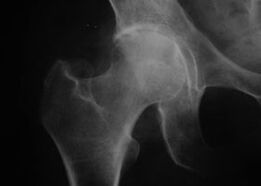
Con esta enfermedad se observa un cuadro clínico clásico de artrosis.
El primer síntoma de la coxartrosis es el malestar en la articulación de la cadera después de la actividad física.
Con la coxartrosis progresiva, aparecen aumento del dolor, rigidez y movilidad limitada.
Los pacientes que padecen una forma grave de coxartrosis respetan la extremidad afectada, evitan pisarla y, cuando están parados, eligen posiciones en las que el dolor sea mínimo.
Artrosis espinal, espondiloartrosis
La espondiloartrosis se refiere a patologías que se desarrollan en el contexto de procesos degenerativos en los discos intervertebrales.
El primer y principal síntoma del desarrollo de artrosis espinal es el dolor al inclinarse de un lado a otro o de adelante hacia atrás.
Cuando una persona adopta una posición horizontal, el dolor disminuye gradualmente.
Con el tiempo, en ausencia de un tratamiento adecuado, la movilidad de la parte afectada de la columna puede perderse por completo.
Sin el tratamiento adecuado, la artritis espinal puede provocar hernias intervertebrales y deformaciones de las articulaciones. En casos graves, el paciente pierde la capacidad de realizar los movimientos habituales y queda discapacitado.
Artrosis de las articulaciones interfalángicas de las manos.
La enfermedad afecta principalmente a las mujeres. Entre los primeros síntomas de la artrosis se encuentran el dolor al contacto con el agua fría y al forzar los dedos. Con el tiempo, las articulaciones se deforman debido a la compactación de los tejidos adyacentes y la formación de crecimientos óseos característicos.
La enfermedad tiene un curso ondulatorio, en la fase aguda las articulaciones se hinchan, pierden parcialmente la movilidad y la sensibilidad táctil puede verse afectada.
Tratamiento de la osteoartritis
Es imposible curar completamente la artrosis con la medicina moderna. Sin embargo, el diagnóstico oportuno y la terapia compleja destinada a prevenir una mayor destrucción del tejido cartilaginoso ayudan a estabilizar el estado de la articulación afectada y mejoran significativamente la calidad de vida del paciente.
En primer lugar, es necesario reducir la carga sobre el sistema musculoesquelético. Los médicos recomiendan evitar cargar objetos pesados, permanecer mucho tiempo en la misma posición y limitar el tiempo de pie. Para los pacientes con sobrepeso, es fundamental adelgazar.
En el tratamiento farmacológico de la artrosis se utilizan los siguientes:
- Medicamentos antiinflamatorios no esteroides, internamente en forma de inyecciones o tabletas y externamente como parte de ungüentos. La forma y el régimen de uso se prescriben según la condición del paciente;
- medicamentos del grupo de los condroprotectores para mantener el estado del tejido cartilaginoso;
- Medicamentos antiinflamatorios esteroides en forma de inyecciones intraarticulares. Prescrito en los casos más graves;
- Preparados a base de ácido hialurónico para mejorar la movilidad articular.
Además, se utilizan compresas y ungüentos calientes, medicamentos que activan la microcirculación sanguínea y los procesos metabólicos, antioxidantes y complejos de microelementos y vitaminas con selenio y se prescriben tratamientos de fisioterapia. En casos más graves, es necesaria la cirugía.
Durante el período de remisión, se recomienda al paciente un curso de fisioterapia, seleccionado en función de las características del curso de la enfermedad.
artritis
La artritis es una enfermedad inflamatoria que se manifiesta como una enfermedad subyacente, patología concomitante o como complicación de una enfermedad infecciosa previa.
Aparición de articulaciones con artritis.

Entre las causas típicas de procesos inflamatorios en las articulaciones:
- trastornos metabólicos en el cuerpo;
- falta de vitaminas;
- lesiones;
- enfermedades autoinmunes;
- Lesiones infecciosas de diversas etiologías.
A diferencia de la osteoartritis, los procesos patológicos de la artritis afectan los tejidos periarticulares. La aparición del dolor no depende de la actividad física ni de la posición del cuerpo y, a menudo, molesta por la noche.
Rara vez se observan ruidos en las articulaciones característicos de las primeras etapas de la osteoartritis. Un análisis de sangre general indica la presencia de un proceso inflamatorio; Al examinar las articulaciones, rara vez se detectan cambios degenerativos característicos del cartílago.
El síntoma común de ambas enfermedades es el dolor. Cualquier sensación inusual y desagradable en las articulaciones es un buen motivo para consultar a un médico. El éxito del tratamiento depende en gran medida del diagnóstico y tratamiento oportunos de la enfermedad.
Tipos de artritis
Según su aparición, la artritis se divide en varios tipos:
- artritis infecciosa. Se desarrollan como enfermedades independientes debido a una infección de la herida (artritis infecciosa primaria) o cuando un patógeno ingresa al torrente sanguíneo desde órganos afectados por la infección (artritis secundaria);
- artritis reumatoide. Esta enfermedad crónica es de origen infeccioso-autoinmune y suele desarrollarse en personas de mediana edad y ancianos;
- artritis gotosa. El proceso inflamatorio es causado por la microtraumatización de la superficie del cartílago por los cristales de sales de ácido úrico formados en la cápsula articular;
- artritis traumática se desarrolla como reacción a un trauma, pero puede desarrollarse varios años después de que se hayan eliminado sus consecuencias;
- artritis reumatoide juvenil afecta a niños menores de 16 años. Las causas de esta enfermedad aún no se conocen. El curso es crónico, progresivo.
El curso de la artritis puede ser agudo o crónico. En el curso agudo, la enfermedad se desarrolla rápidamente, con hinchazón intensa, dolor intenso en el área afectada y aumento de la temperatura local o general.
En la artritis crónica, los síntomas aumentan gradualmente y la enfermedad puede progresar a lo largo de años. Con un tratamiento prematuro o inadecuado, la artritis aguda puede volverse crónica.
Según las características de la lesión, se distinguen monoartritis y poliartritis. En la monoartritis la lesión se localiza en una de las articulaciones; cuando varias articulaciones están involucradas en el proceso patológico, se realiza un diagnóstico de poliartritis.
Tratamiento de la artritis
La estrategia de tratamiento para la artritis depende de las causas de la enfermedad y de la gravedad de la afección del paciente. Para la artritis infecciosa, a los pacientes se les prescribe un tratamiento con antibióticos u otros medicamentos, según la naturaleza del patógeno.
Para eliminar la inflamación se utilizan antiinflamatorios no esteroides en forma de inyecciones, comprimidos y/o tópicamente en forma de pomada o gel.
Además, se pueden prescribir medicamentos del grupo de los condroprotectores, antihistamínicos y tónicos generales. En algunos casos, a los pacientes se les recetan medicamentos que mejoran la microcirculación sanguínea.
Además del tratamiento farmacológico, a los pacientes se les prescribe un curso de procedimientos fisioterapéuticos y, durante el período de remisión, una serie de ejercicios de fisioterapia.
En casos graves y avanzados, puede ser necesaria una cirugía.
Sin la ayuda de especialistas, la artritis y la artrosis pueden provocar discapacidad.
La automedicación para enfermedades de las articulaciones está contraindicada; en la gran mayoría de los casos, el estado del paciente empeora progresivamente.
Cualquier cambio en la funcionalidad de la articulación es motivo de visita al médico.
Medidas de prevención
Para prevenir la artritis y artrosis es importante optimizar la actividad física, evitando la sobrecarga. Las personas diagnosticadas con la enfermedad, así como las que están en riesgo, deben adaptar su dieta en favor de alimentos saludables, reducir el consumo de alcohol y dejar de fumar.
Se recomienda a las personas propensas a la obesidad que mantengan un peso corporal normal, ya que una mayor carga en el sistema musculoesquelético puede provocar o acelerar cambios patológicos.
Para detectar oportunamente la enfermedad en las primeras etapas, es importante someterse a exámenes preventivos periódicos.

























